علت بیماری ام اس، همچون معمایی پیچیده در سیستم عصبی، ذهن دانشمندان را به خود مشغول کرده است. این بیماری خودایمنی که غلاف میلین سلولهای عصبی را مورد حمله قرار میدهد، منجر به طیف گستردهای از علائم عصبی میشود. در حالی که تحقیقات به طور مداوم در حال پیشرفت است، درک کامل مکانیسمهای زمینهای ام اس همچنان چالش برانگیز باقی مانده است.
اما تحقیقات نشان میدهد که ترکیبی از عوامل ژنتیکی، محیطی و ایمنی در بروز این بیماری نقش دارند. برخی از محققان معتقدند که یک عامل ویروسی یا باکتریایی میتواند سیستم ایمنی بدن را تحریک کرده و باعث حمله به غلاف میلین اعصاب شود. با این حال، نقش دقیق عوامل محیطی مانند کمبود ویتامین D، آلودگی هوا و عوامل استرسزا هنوز در حال بررسی است
در این مطلب از کلینیک تخصصی مغز و اعصاب روز مهر، قصد داریم علت بیماری ام اس را مورد بررسی قرار میدهیم، از نقش سیستم ایمنی در تخریب میلین گرفته تا بررسی عوامل ژنتیکی و محیطی دخیل در بروز بیماری نقش دارند.
بیماری ام اس چگونه اتفاق میافتد؟
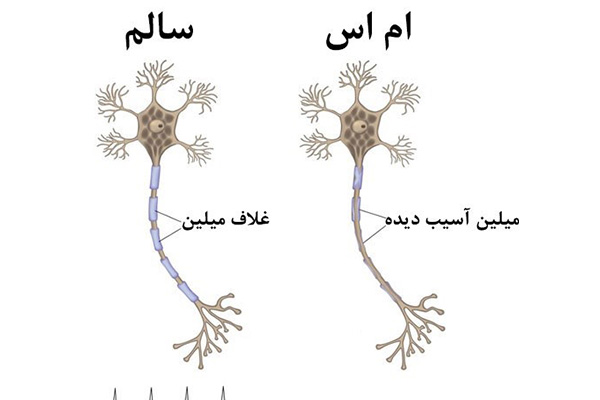
بیماری ام اس زمانی رخ میدهد که سیستم ایمنی بدن به اشتباه به سلولهای سالم بدن، به خصوص غلاف میلین که سلولهای عصبی را در مغز و نخاع احاطه میکند، حمله میکند. این حمله باعث التهاب و آسیب به میلین میشود.
میلین عایقی است که مانند سیمهای برق عمل میکند و به پالسهای الکتریکی کمک میکند تا به سرعت و به طور کارآمد در امتداد اعصاب حرکت کنند. آسیب به میلین سرعت و دقت انتقال پیامهای عصبی را مختل میکند و باعث طیف گستردهای از علائم عصبی، مانند بیحسی، ضعف، مشکلات بینایی، مشکلات تعادل و مشکلات شناختی میشود.
دانشمندان هنوز علت دقیق این حمله خودایمنی را به طور کامل درک نکردهاند. اما شواهد نشان میدهد که ترکیبی از عوامل ژنتیکی و محیطی در ایجاد ام اس نقش دارند.
علت بیماری ام اس چیست؟
علت دقیق بیماری ام اس، همچون معمایی پیچیده، در هالهای از ابهام باقی مانده است. با این حال، تحقیقات علمی دریچهای به سوی درک عمیقتر این بیماری خودایمنی گشوده و نقش چند عامل کلیدی را در بروز آن آشکار ساخته است که شامل موارد زیر است:
1. ژنتیک
عوامل ژنتیکی یکی از عوامل مهم در ابتلا به بیماری ام اس (مالتیپل اسکلروزیس) محسوب میشوند، اما به تنهایی علت اصلی بروز این بیماری نیستند.
افرادی که سابقه خانوادگی ابتلا به ام اس دارند، در معرض خطر بیشتری برای ابتلا به این بیماری قرار دارند. اگر پدر، مادر، خواهر یا برادر فرد مبتلا به ام اس باشند، احتمال ابتلای به این بیماری 2 تا 3 درصد است، در حالی که این احتمال در افراد بدون سابقه خانوادگی حدود 0.1 درصد است.
با این حال، حتی در دوقلوهای همسان، اگر یکی مبتلا شود، دیگری لزوماً به این بیماری مبتلا نمیشود که نشان میدهد عوامل ژنتیکی تنها عامل خطر نیستند. محققان چندین ژن را شناسایی کردهاند که با افزایش خطر ابتلا به ام اس در ارتباط هستند.
از جمله این ژنها میتوان به ژنهای HLA، IL2RA و IL7R اشاره کرد که در تنظیم سیستم ایمنی بدن نقش دارند. با این حال، هیچ یک از این ژنها به تنهایی نمیتواند علت قطعی ابتلا به ام اس باشد.
2. عوامل محیطی
عوامل محیطی مختلفی میتوانند در بروز بیماری ام اس (مالتیپل اسکلروزیس) نقش داشته باشند که شامل موارد زیر است:
1. عفونتهای ویروسی و باکتریایی
برخی عفونتهای ویروسی و باکتریایی میتوانند زمینه را برای بروز واکنش خودایمنی در بیماری ام اس فراهم کنند. ویروسهایی مانند ویروس سرخک، تبخال انسانی، اپشتین بار (EBV) و برخی باکتریها مانند کلامیدیا پنومونیه از جمله عوامل عفونی مرتبط با ام اس هستند. در سالهای گذشته، نقش ویروس EBV که منجر به بروز مونونوکلئوز میشود، بسیار مورد توجه دانشمندان قرار گرفته است.
2. کمبود ویتامین D
کمبود ویتامین D که از طریق نور خورشید و برخی مواد غذایی تأمین میشود، یکی از عوامل خطر محسوب میشود. ویتامین D نقش مهمی در تنظیم سیستم ایمنی بدن دارد و کمبود آن میتواند زمینه را برای بروز واکنشهای خودایمنی فراهم کند.
3. استرس
استرسهای روحی یا فیزیکی شدید میتوانند سیستم ایمنی بدن را تحریک کرده و خطر ابتلا به ام اس را افزایش دهند. استرس میتواند باعث افزایش التهاب در بدن شده و زمینه را برای حملات خودایمنی فراهم کند.

4. آلودگی هوا (قرار گرفتن در معرض سموم)
برخی مطالعات نشان دادهاند که آلودگی هوا و قرار گرفتن در معرض برخی آلایندهها مانند ذرات معلق میتواند خطر ابتلا به ام اس را افزایش دهد.
این عوامل میتوانند باعث تحریک سیستم ایمنی و افزایش التهاب در بدن شوند. عوامل محیطی بهتنهایی نمیتوانند علت قطعی ابتلا به ام اس باشند، اما در ترکیب با عوامل ژنتیکی و ایمنی میتوانند زمینه را برای بروز این بیماری فراهم کنند
5. سیگار کشیدن:
- آسیب به سیستم ایمنی: سیگار کشیدن به طور کلی برای سلامتی مضر است و سیستم ایمنی بدن را ضعیف میکند. این امر میتواند خطر ابتلا به بیماریهای خودایمنی مانند ام اس را افزایش دهد.
- مواد شیمیایی مضر: دود سیگار حاوی مواد شیمیایی مضری است که میتواند به سلولهای عصبی آسیب برساند و عملکرد سیستم ایمنی را مختل کند.
6. سبک زندگی نامناسب در دوران کودکی و نوجوانی
سبک زندگی نامناسب در دوران کودکی و نوجوانی میتواند یکی از عوامل خطر برای ابتلا به بیماری ام اس (مالتیپل اسکلروزیس) در آینده باشد.
همچنین رژیم غذایی نامناسب و کمتحرکی در دوران کودکی و نوجوانی میتواند منجر به چاقی و اضافه وزن شود که خود یک عامل خطر برای ابتلا به ام اس در بزرگسالی است. چاقی با افزایش التهاب در بدن و تغییر در عملکرد سیستم ایمنی مرتبط است.
استرسهای روحی و فشارهای روانی شدید در این دوران نیز میتوانند سیستم ایمنی را تضعیف کرده و زمینه را برای بروز بیماریهای خودایمنی مانند ام اس در آینده فراهم کنند.
بنابراین، داشتن یک سبک زندگی سالم، فعالیت بدنی منظم، رژیم غذایی متعادل، قرارگیری کافی در معرض نور خورشید و مدیریت استرس در دوران کودکی و نوجوانی میتواند از عوامل محافظت کننده در برابر ابتلا به ام اس در بزرگسالی باشد.

7. جنسیت
در حالی که عوامل ژنتیکی و محیطی نقش اساسی در ابتلا به ام اس دارند، شواهد نشان میدهد که جنسیت نیز در این میان بیتأثیر نیست. زنان به طور قابل توجهی بیشتر از مردان به ام اس مبتلا میشوند.
مطالعات اپیدمیولوژیک نشان دادهاند که نرخ ابتلا به ام اس در زنان دو تا سه برابر بیشتر از مردان است. این تفاوت جنسی در تمام گروههای سنی و نژادها مشاهده میشود.
علل دقیق این نابرابری جنسی هنوز به طور کامل شناخته نشده است، اما چندین تئوری در این زمینه وجود دارد:
- هورمونها:
- نقش استروژن: برخی از تحقیقات نشان دادهاند که هورمون استروژن میتواند اثر محافظتی در برابر ام اس داشته باشد. زنان در سنین باروری، به دلیل سطوح بالاتر استروژن، کمتر به ام اس مبتلا میشوند. پس از یائسگی، زمانی که سطح استروژن کاهش مییابد، خطر ابتلا به ام اس در زنان افزایش مییابد.
- نقش سایر هورمونها: سایر هورمونها مانند پروژسترون و ویتامین D نیز ممکن است در ایجاد یا تشدید ام اس در زنان نقش داشته باشند.
- سیستم ایمنی:
- تفاوتهای ایمنی: سیستم ایمنی بدن زنان به طور کلی فعالتر از سیستم ایمنی مردان است. این امر میتواند زنان را بیشتر در معرض بیماریهای خودایمنی مانند ام اس قرار دهد.
- نقش کروموزوم X: زنان دارای دو کروموزوم X هستند، در حالی که مردان فقط یک کروموزوم X دارند. برخی از محققان معتقدند که ممکن است جهشهای ژنی روی کروموزوم X در زنان نقشی در افزایش خطر ابتلا به ام اس داشته باشد.
عوامل محیطی نقش مهمی در ایجاد یا تشدید بیماری ام اس ایفا میکنند. درک این عوامل میتواند به شناسایی افراد در معرض خطر ابتلا به بیماری و توسعه استراتژیهای پیشگیرانه جدید کمک کند.
با این حال، به خاطر داشته باشید که هیچ یک از این عوامل به تنهایی برای ایجاد بیماری کافی نیستند و ترکیبی از عوامل ژنتیکی و محیطی در ایجاد ام اس نقش دارند.
8. محل زندگی از نظر جغرافیایی
بله، جغرافیا و محل زندگی یکی از عوامل محیطی مهم در ابتلا به بیماری ام اس (مالتیپل اسکلروزیس) محسوب میشود
شیوع بیماری ام اس در مناطقی که از خط استوا دورتر هستند، خصوصاً بالاتر از عرض جغرافیایی 40 درجه شمالی، بیشتر است. نرخ ابتلا در این مناطق شمالی میتواند تا 5 برابر بیشتر از سایر مناطق باشد.
یکی از دلایل احتمالی این امر، کمبود قرارگیری در معرض نور خورشید و در نتیجه کمبود ویتامین D در این مناطق است. ویتامین D نقش مهمی در تنظیم سیستم ایمنی بدن دارد و کمبود آن میتواند زمینه را برای بروز واکنشهای خودایمنی مانند ام اس فراهم کند.
همچنین مشاهده شده است که افرادی که در ماههای پاییزی مانند نوامبر در نیمکره شمالی متولد میشوند، خطر ابتلای بیشتری به ام اس دارند که میتواند به دلیل کمبود قرارگیری در معرض نور خورشید در ماههای اولیه زندگی باشد.
بنابراین، عوامل جغرافیایی و محیطی مانند فاصله از خط استوا، میزان قرارگیری در معرض نور خورشید و ماه تولد میتوانند در افزایش یا کاهش خطر ابتلا به بیماری ام اس نقش داشته باشند.

علائم بیماری ام اس چیست؟
علائم بیماری ام اس (مالتیپل اسکلروزیس) بسیار متنوع هستند و میتوانند شامل موارد زیر باشند:
- بیحسی یا گزگز در اندامها، صورت یا بدن
- اسپاسم یا گرفتگی عضلانی
- مشکل در حرکت پاها و بازوها
- عدم هماهنگی و ایجاد مشکل در تعادل
- مشکل و ناپایداری در هنگام راه رفتن
- لرزش یا ضعف در یک یا هر دو دست یا پا
- اختلالات بینایی مانند تاری دید، دوبینی یا از دست دادن بینایی
- خستگی شدید
- مشکلات شناختی مانند اختلال در تمرکز و حافظه
- اختلالات ادراری و مدفوعی
- درد
- اختلالات جنسی
علائم ام اس معمولاً به صورت دورهای یا حملهای بروز میکنند و ممکن است پس از مدتی بهبود یابند یا دائمی شوند. شدت و نوع علائم در هر فرد متفاوت است و بستگی به محل و میزان آسیب به سیستم عصبی مرکزی دارد.
روش های تشخیص
روشهای مختلفی برای تشخیص بیماری ام اس (مالتیپل اسکلروزیس) وجود دارد که عبارتند از:
تاریخچه پزشکی و معاینه عصبی
پزشک ابتدا تاریخچه کامل بیمار را بررسی میکند و معاینات عصبی لازم را برای ارزیابی علائم و نشانههای مشکوک به ام اس انجام میدهد.
2. تصویربرداری با MRI (تصویربرداری رزونانس مغناطیسی)
MRI مغز و نخاع میتواند ضایعات و آسیبهای مشخصه ام اس در ماده سفید مغز و نخاع را نشان دهد.
3. آزمایش مایع نخاعی (پونکسیون کمری)
در این آزمایش، نمونهای از مایع نخاعی گرفته میشود تا وجود پروتئینهای خاص و سلولهای ایمنی مرتبط با ام اس بررسی شود.
- تست پتانسیلهای برانگیخته (Evoked Potentials)
در این تست، الکترودهایی روی پوست و عضلات قرار میگیرند تا سرعت انتقال پیامهای عصبی از چشم، گوش و پوست به مغز اندازه گیری شود که در ام اس کندتر است.
4. آزمایشهای خون
آزمایش خون نمیتواند ام اس را تشخیص دهد؛ اما برای رد سایر بیماریهای مشابه با علائم مشترک با ام اس مانند لوپوس، کمبود ویتامین و عفونتها استفاده میشود.
استاندارد طلایی برای تشخیص ام اس، ترکیبی از این روشها به همراه مشاهده گسترش علائم در زمان و مکان است. پزشک با بررسی تمام این موارد میتواند تشخیص نهایی را مشخص کند.
روش های درمانی ام اس
روشهای درمانی مختلفی برای بیماری ام اس (مالتیپل اسکلروزیس) وجود دارد که هدف آنها کنترل علائم، کاهش شدت و تعداد حملات، و کند کردن پیشرفت بیماری است. این روشها عبارتند از:
1. داروهای تعدیل کننده سیستم ایمنی
این داروها که به آنها داروهای تغییردهنده روند بیماری نیز گفته میشود، برای کنترل واکنش خودایمنی و کاهش تعداد و شدت حملات در ام اس عودکننده – فروکش کننده تجویز میشوند. این داروها شامل موارد زیر است:
- اینترفرون بتا (اینترفرون بتا-1a و 1b)
- استرپتوکیناز
- گلاتیرامر استات
- ناتالیزومب
- فینگولیمود
- دی متیل فومارات
- تریفلونومید
این داروها معمولاً از طریق تزریق یا خوراکی مصرف میشوند و عوارض جانبی مانند گرگرفتگی، خستگی، سردرد و اختلالات گوارشی دارند.
2. داروهای کورتیکواستروئیدی
این داروها مانند متیل پردنیزولون یا دگزامتازون برای کنترل حملات حاد و کاهش التهاب در ام اس تجویز میشوند. معمولاً به صورت تزریق وریدی یا خوراکی کوتاه مدت مصرف میشوند.
3. تعویض پلاسما (پلاسمافرزیس)
در این روش، پلاسمای خون بیمار که حاوی پادتنهای خودایمنی است، خارج شده و با پلاسمای سالم جایگزین میشود. این روش میتواند در کنترل حملات شدید ام اس مؤثر باشد.
4. سلولهای بنیادی
استفاده از سلولهای بنیادی برای بازسازی سیستم ایمنی و ترمیم آسیبهای عصبی در مراحل پیشرفته ام اس یک روش درمانی نوید بخش است که هنوز در مرحله تحقیقات و آزمایشات بالینی قرار دارد.
5. درمانهای حمایتی
شامل فیزیوتراپی، کاردرمانی، گفتاردرمانی و مدیریت علائم مانند خستگی، درد، اختلالات ادراری – مدفوعی و مشکلات شناختی است. انتخاب روش درمانی بر اساس نوع ام اس، شدت علائم، سن و سایر شرایط بیمار توسط پزشک متخصص صورت میگیرد.
سخن پایانی
علت دقیق بیماری ام اس (مالتیپل اسکلروزیس) هنوز ناشناخته است، اما شواهد نشان میدهد که ترکیبی از عوامل ژنتیکی، ایمنی و محیطی در بروز این بیماری نقش دارند
.افرادی که سابقه خانوادگی ابتلا به ام اس دارند، در معرض خطر بیشتری برای ابتلا قرار دارند و چندین ژن شناسایی شده است که با افزایش خطر ابتلا در ارتباط هستند.
با این حال، عوامل ژنتیکی به تنهایی نمیتوانند علت قطعی بروز بیماری باشند. عوامل محیطی مانند عفونتهای ویروسی یا باکتریایی، کمبود ویتامین D، آلودگی هوا، استرس و سبک زندگی نامناسب میتوانند زمینه را برای بروز واکنش خودایمنی و ابتلا به ام اس در افراد مستعد از نظر ژنتیکی فراهم کنند.
در واقع، ام اس یک بیماری خودایمنی است که در آن سیستم ایمنی بدن به اشتباه سیستم عصبی مرکزی را هدف قرار میدهد و باعث تخریب میلین اعصاب میشود. علت دقیق این واکنش خودایمنی هنوز ناشناخته است، اما عوامل مختلف ژنتیکی، ایمنی و محیطی در کنار یکدیگر میتوانند زمینه را برای بروز این بیماری فراهم کنند.
