ناهنجاری مادرزادی نخاعی، نقصهایی در ساختار یا عملکرد نخاع و ستون فقرات هستند که در بدو تولد وجود دارند. این اختلالات طیف گستردهای از مشکلات را شامل میشوند، از موارد خفیف که ممکن است هیچ علامتی نداشته باشند تا موارد شدید که میتوانند زندگی را تهدید کنند.
از آنجا که این ناهنجاریها از زمان تولد شناخته میشوند، تشخیص و مداخله زودهنگام میتواند بهبود پیشآگهی و مدیریت این وضعیتها کمک کند.
با این حال در صورت عدم تشخیص و درمان مناسب، مشکلات آنها میتواند به طور قابل توجهی افزایش یابد؛ بنابراین، شناخت دقیقتر از این ناهنجاریها و اقدامات پیشگیری و درمانی مناسب میتواند به بهبود کیفیت زندگی افراد مبتلا به این اختلالات کمک کند و از تهدیدات جدی به سلامتی آنها جلوگیری نماید.
در این مطلب از کلینیک تخصصی مغز و اعصاب روز مهر درباره علائم، انواع و علل ناهنجاری مادرزادی نخاعی میپردازیم پس تا انتهای مطلب با ما همراه باشید.
ناهنجاری مادرزادی نخاعی (SMA ) چیست؟
ناهنجاریهای مادرزادی نخاعی نقصهایی در ساختار یا عملکرد نخاع هستند که در دوران جنینی رخ میدهند.
نخاع بخش حیاتی از سیستم عصبی مرکزی است که پیامها را بین مغز و بقیه بدن منتقل میکند. ناهنجاریهای مادرزادی نخاعی میتواند بر این مسیرهای پیامرسانی تأثیر بگذارد و منجر به طیف وسیعی از مشکلات، از جمله موارد جزئی تا ناتوانکنندههای شدید شود.
اگر بخواهیم به طور سادهتر ناهنجاری های مادر زادی را تعریف کنیم میتوان گفت که بدشکلیهای مادرزادی ستون فقرات یا نخاع اختلالاتی هستند که قبل از تولد در ستون فقرات فرد ایجاد میشوند.
در این شرایط، مهرههای ستون فقرات به درستی شکل نمیگیرند و باعث ایجاد مشکلات ساختاری در ستون فقرات و نخاع میشوند.
این ناهنجاریها میتوانند از خفیف تا شدید متغیر باشند و در صورت عدم درمان، مشکلات دیگری مانند مشکلات رشدی در قلب، کلیهها و مجاری ادراری، مشکلات تنفسی یا راه رفتن و پاراپلژی (فلج پایینتنه و پاها) را به دنبال داشته باشند.
علل ناهنجاری مادرزادی نخاعی
علل ناهنجاریهای مادرزادی نخاعی (SMA) پیچیده هستند و به طور کامل شناخته شده نیستند. با این حال، تصور میشود که ترکیبی از عوامل ژنتیکی و محیطی در ایجاد آنها نقش دارند.
عوامل ژنتیکی
- سابقه خانوادگی: اگر یکی از اعضای خانواده شما به SMA مبتلا باشد، خطر ابتلای شما به این بیماری بیشتر است.
- جهشهای ژنی: برخی از جهشهای ژنی خاص با افزایش خطر SMA مرتبط هستند.
- سندرمهای ژنتیکی: برخی از سندرمهای ژنتیکی، مانند سندرم داون، با افزایش خطر SMA همراه هستند.
عوامل محیطی
- کمبود اسید فولیک: اسید فولیک یک ویتامین B است که برای رشد و تکامل لوله عصبی، که در نهایت به مغز و نخاع تبدیل میشود، ضروری است. کمبود اسید فولیک در دوران بارداری میتواند خطر ابتلا به NTD، از جمله SMA را افزایش دهد.
- مصرف برخی از داروها: مصرف برخی از داروها در دوران بارداری، مانند داروهای ضد تشنج، با افزایش خطر SMA مرتبط است.
- دیابت مادر: زنان مبتلا به دیابت قبل از بارداری یا دیابت بارداری در معرض خطر بیشتری برای ابتلای نوزادانشان به SMA هستند.
- چاقی مادر: زنان چاق در دوران بارداری در معرض خطر بیشتری برای ابتلای نوزادانشان به SMA هستند.
عوامل دیگر
- قرار گرفتن در معرض برخی از مواد شیمیایی یا سموم: قرار گرفتن در معرض برخی از مواد شیمیایی یا سموم در دوران بارداری ممکن است خطر ابتلا به SMA را افزایش دهد.
- عفونتها: برخی از عفونتها، مانند عفونت سرخک آلمانی، در دوران بارداری ممکن است خطر ابتلا به SMA را افزایش دهد.
مهم است که توجه داشته باشید که اکثر افراد مبتلا به ناهنجاری مادرزادی نخاعی هیچ یک از عوامل خطر شناخته شده را ندارند.
تحقیقات در مورد علل ناهنجاری مادرزادی نخاعی همچنان ادامه دارد و ممکن است در آینده اطلاعات بیشتری به دست آید.
انواع ناهنجاری های مادرزادی
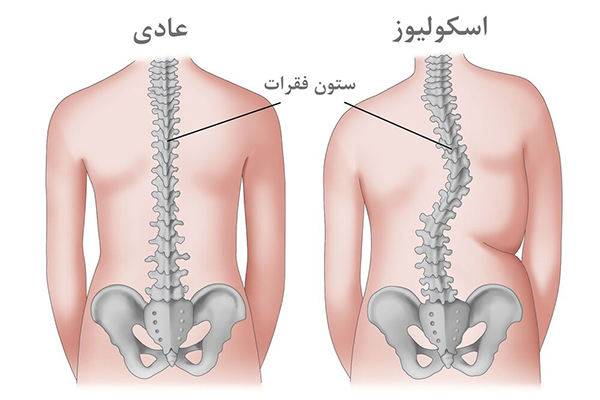
بدشکلیهای مادرزادی ستون فقرات طیفی از شرایط را شامل میشوند که از اسکولیوز (انحراف جانبی ستون فقرات) تا کیفوسکولیوز (ترکیب انحنای قوسی و جانبی) و کیفوز خالص (افزایش انحنای قوسی) را در بر میگیرند.
این بدشکلیها زمانی رخ میدهند که رشد نامتقارن یک یا چند مهره منجر به عدم تعادل موضعی در رشد طولی ستون فقرات و افزایش انحنای تاج و/یا ساژیتال میشود که خطر پیشرفت در طول رشد اسکلتی را به همراه دارد.
پیامد رشد نامتعادل ستون فقرات میتواند شامل موارد زیر باشد:
- ایجاد یک منحنی خوشخیم با پیشرفت آهسته یا بدون پیشرفت که در این صورت مشاهده ممکن است تنها درمان مورد نیاز باشد.
- انواع ناهنجاریهای مهرهای که باعث عدم تقارن قابل توجهی در رشد ستون فقرات و ایجاد ناهنجاریهای بسیار تهاجمی با عوارض عملکردی، زیبایی، تنفسی و عصبی میشود.
در زیر به برخی از انواع رایج SMA و ویژگیهای آنها اشاره میکنیم:
1.نقص لوله عصبی (NTD):
NTD زمانی رخ میدهد که لوله عصبی که در نهایت به مغز و نخاع تبدیل میشود، به طور کامل بسته نشود. NTDها میتوانند منجر به مشکلات زیر شوند:
- اسپینا بیفیدا:شایعترین نوع NTD است و زمانی رخ میدهد که بخشی از ستون فقرات و نخاع به طور کامل تشکیل نشده باشد. اسپینا بیفیدا میتواند منجر به مشکلات عصبی، ضعف عضلانی، بیحسی، مشکلات تعادل و راه رفتن، و اختلال عملکرد مثانه و روده شود.
- آنانسفال: این بیماری زمانی رخ میدهد که مغز به طور کامل تشکیل نشده باشد. آنانسفال معمولاً کشنده است.
- انسفالوسل: این بیماری زمانی رخ میدهد که بخشی از مغز از طریق یک سوراخ در جمجمه بیرون زده باشد. انسفالوسل میتواند منجر به مشکلات عصبی و یادگیری شود.
2. انهدام نخاع:
این ناهنجاری زمانی رخ میدهد که بخشی از نخاع قبل از تولد آسیب ببیند یا از بین برود. انهدام نخاع میتواند منجر به ضعف عضلانی، بیحسی، فلج و سایر مشکلات عصبی در زیر ناحیه آسیب دیده شود.
3.مننگوسل:
این ناهنجاری زمانی رخ میدهد که کیسهای از غشاهای اطراف نخاع از طریق یک سوراخ در ستون فقرات بیرون زده باشد. مننگوسل معمولاً بدون آسیب به نخاع است، اما میتواند منجر به مشکلات زیبایی و عصبی شود.
4. کیست نخاعی:
کیسههای پر از مایع هستند که در داخل یا اطراف نخاع ایجاد میشوند. کیستهای نخاعی میتوانند به نخاع فشار وارد کرده و منجر به مشکلات عصبی شوند.
5. فتق دیسک بین مهرهای:
این زمانی رخ میدهد که دیسک بین دو مهره از جای خود خارج شده و به نخاع فشار وارد میکند. فتق دیسک بین مهرهای میتواند منجر به درد، بیحسی و ضعف در بازوها یا پاها شود.
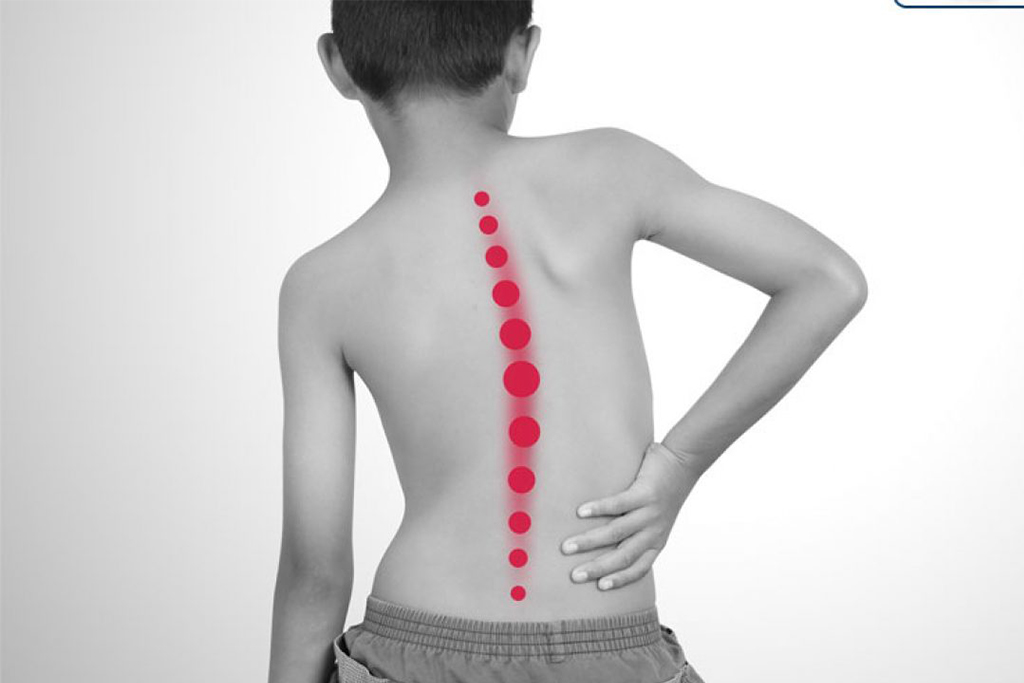
6. اسکولیوز مادرزادی:
انحنای غیرطبیعی ستون فقرات است که در بدو تولد وجود دارد یا در دوران نوزادی یا شیرخوارگی ایجاد میشود. اسکولیوز مادرزادی میتواند خفیف یا شدید باشد و در موارد شدید ممکن است به مشکلات تنفسی و قلبی منجر شود.
7. سایر ناهنجاریهای مادرزادی نخاعی
علاوه بر موارد ذکر شده در بالا، ناهنجاریهای مادرزادی نخاعی دیگری نیز وجود دارند که کمتر شایع هستند. این ناهنجاریها عبارتند از:
- آرنولد – کیاری: این بیماری زمانی رخ میدهد که بخشی از مغز به سمت کانال نخاعی پایین میآید.
- سندرم دم اسبی: این بیماری زمانی رخ میدهد که ریشههای عصبی در قسمت پایینی نخاع آسیب ببینند.
- ناهنجاریهای کیاری: این ناهنجاریها شامل نقص در ساختار جمجمه و ستون فقرات هستند که میتوانند به نخاع فشار وارد کنند.
کیفوز: کیفوز (Kyphoosis) به خمیدگی غیرطبیعی رو به جلو (قوز) در قسمت فوقانی ستون فقرات (ستون مهره های سینه ای) اشاره دارد.
همه افراد دارای قوس ملایمی در قسمت فوقانی کمر هستند، اما کیفوز زمانی رخ می دهد که این قوس بیش از حد به سمت جلو خم شود.

ویژگی های بالینی ناهنجاری مادرزادی نخاعی
ناهنجاریهای مادرزادی ستون فقرات دارای طیف وسیعی از تظاهرات بالینی هستند. برخی از این ناهنجاریها ممکن است خوشخیم باشند و هیچ تغییر شکل ستون فقرات ایجاد نکنند و ممکن است در طول زندگی ناشناخته باقی بمانند.
از سوی دیگر، برخی ناهنجاریها منجر به ناهنجاریهای صفحه ساژیتال مانند کیفوز (افزایش انحنای قوسی) یا لوردوز میشوند، در حالی که برخی دیگر عمدتاً روی صفحه کرونال مانند اسکولیوز (انحراف جانبی ستون فقرات) تأثیر میگذارند.
تغییر شکل ستون فقرات حاصل اغلب یک ساختار پیچیده و سه بعدی با تفاوت در سطح تاجی و ساژیتال همراه با یک جزء چرخشی در امتداد محور ستون فقرات است.
علائم ناهنجاری های مادرزادی ستون فقرات یا نخاع
اگر انحنای غیرطبیعی در پشت وجود داشته باشد، پزشکان اغلب در بدو تولد هرگونه تغییر شکل ستون فقرات را تشخیص میدهند.
با این حال، برخی از ناهنجاریهای ستون فقرات تا اواخر دوران کودکی و/یا نوجوانی که علائم بدتر میشود. علائم فیزیکی ناهنجاریهای مادرزادی ستون فقرات معمولاً عبارتند از:
– لگن کج شده
– مشکل در راه رفتن
– مشکل در تنفس
– انحنا یا پیچش غیرطبیعی در پشت، چپ یا راست، جلو یا عقب
– شانهها، باسن، کمر یا پاها ناهموار
– پیامدهای تنفسی
رشد غیرطبیعی ستون فقرات میتواند باعث اسکولیوز، کیفوز یا لوردوز قابل توجهی شود که منجر به بدشکلیهای بدن میشود که میتواند برای بیماران و خانواده آنها ناراحت کننده باشد.
تهدید جدی تر برای سلامت درازمدت، تأثیر نامطلوب رشد غیرطبیعی ستون فقرات بر عملکرد ریوی است.
افزایش نرخ مرگ و میر که بیشتر ناشی از نارسایی ریوی است، در بیماران مبتلا به اسکولیوز نوزادی درمان نشده که از سن 20 سالگی شروع میشود، با افزایش نرخ مرگ و میر به چهار برابر بالاتر از حد طبیعی در سن 60 سالگی مشاهده شده است.
روش های تشخیصی
چندین روش مختلف برای انجام تصویربرداری از ستون فقرات وجود دارد. از این روشها میتوان به اشعه ایکس اشاره کرد که برای نشان دادن ناهنجاریهای ساختاری مانند نیم مهرهها، مهرههای پروانهای یا همجوشی ناقص عناصر خلفی استفاده میشود.
اگر نیازی به تصویربرداری از نخاع نباشد، از اشعه ایکس استفاده میشود. برای اسکولیوز، معمولاً نماهای جلویی و/یا جانبی خلفی – قدامی راست (با محافظ سینه) به دست میآید.
همچنین، MRI اغلب برای تصویربرداری از ستون فقرات در بزرگسالان به عنوان کانال نخاعی استفاده میشود و محتوای آن قابل تجزیه و تحلیل است.
از سوی دیگر، سی تی اسکن همچنان روش ارجح برای ارزیابی ناهنجاریهای استخوانی موضعی یا یک جزء کلسیفیه کانال نخاعی، سوراخها، قوسهای عصبی و ساختارهای مفصلی است.
روش های درمانی
در بیشتر موارد، گزینههای درمانی غیرجراحی قبل از در نظر گرفتن جراحی توصیه میشود. گزینههای درمانی غیرجراحی معمولاً شامل داروهای ضد درد، بریسهای خاص و فیزیوتراپی (شامل تمرین راه رفتن و وضعیت بدن) است.
جراحی در صورتی در نظر گرفته میشود که:
– تغییر شکل ستون فقرات در حال پیشرفت است
– این وضعیت باعث ناهنجاری فیزیکی غیر قابل تحمل شده است
– بیمار درد مزمنی را تجربه میکند که با گزینههای درمانی غیرجراحی قابل تسکین نیست
– این وضعیت باعث فشرده شدن ریشههای عصبی یا نخاع شده است
ابزار دقیق ستون فقرات برای موارد ناهنجاری مادرزادی ستون فقرات، ایمن و مؤثر است. همچنین، جراحی میله رشد برای بیماران منتخب با ناهنجاریهای مادرزادی ستون فقرات نیز مؤثر است.
عوارض مرتبط با استفاده از این ابزارهای ستون فقرات نادر است و اصلاح منحنی، طول بیحرکتی و سرعت فیوژن بهبود مییابد.
برای تغییر شکلهای مادرزادی شدید ستون فقرات، زمانی که مقدار زیادی رشد باقی میماند، توراکوستومی انبساطی و VEPTR (یک میله فلزی منحنی طراحی شده برای بسیاری از موارد) مناسبترین انتخاب هستند. اما بروز عوارض با استفاده از VEPTR نسبتا بالا است.
فیزیوتراپی
فیزیوتراپی بر نیاز درمانگران به ارائه رویکردی جامع به درمان تأکید کرده است که نه تنها بر تمرینات، کششها و کارهایی که کودک قادر به انجام آن نیست، بلکه بر تواناییهای کودک نیز تمرکز دارد. رویکرد درمان عملکردی است و این سؤال را مطرح میکند که آیا کودک میتواند به طور فعال با سطح فعلی عملکرد خود مشارکت کند یا خیر.
ارزیابی فیزیوتراپی برای کودکان مبتلا به اسکولیوز زودرس لازم است تا آنها را قادر سازد تا با حداکثر پتانسیل خود در جامعه عمل کنند.
ارزیابیها مبنایی برای مداخلات آتی فراهم میکند و اهدافی را تعیین میکند که برای کودک و خانواده در محیطشان مناسب و قابل دستیابی است.
ارزیابی اولیه ممکن است شامل مشاهده کودک در حال بازی باشد. این به بهترین وجه در محیط خانه انجام میشود، جایی که کودک راحتتر خواهد بود و با اسباب بازیهای خود بازی میکند.
بازی محتملترین روشی است که در آن رابطه بین کودک و درمانگر برقرار میشود، اما همچنین فرصتی را برای مشاهده عوامل مختلفی فراهم میکند.
در نقش فیزیوتراپیست، توجه به تواناییها، نیازها، سرگرمیهای کودک، نیازهای اعضای خانواده و محیطهای داخل و خارج از خانه که کودک به آنها دسترسی دارد و میزان فعالیت و مشارکت کودک ضروری است.